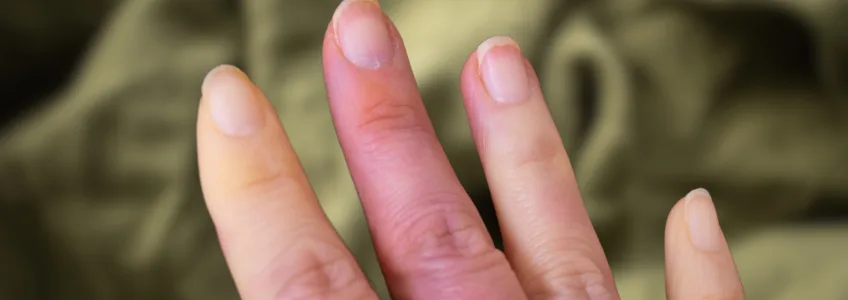
Síndrome de Raynaud, a doença que afeta as pontas dos dedos
• 3 mins. leitura
Índice
Pouco se sabe sobre a síndrome de Raynaud, apesar de ter sido identificada pela primeira vez em 1862.
Esta síndrome causa uma interrupção do fluxo sanguíneo para os dedos das mãos e dos pés, nariz e/ou orelhas quando ocorre um espasmo nos vasos sanguíneos dessas áreas.
Estes episódios podem durar de minutos a horas e, em casos graves, a área afetada pode desenvolver complicações, como úlceras e infeções, que podem levar à gangrena.
A síndrome de Raynaud do tipo primário e secundário
Também chamada fenómeno de Raynaud, a síndrome pode ser considerada primária ou secundária. Os médicos usam o termo síndrome de Raynaud para referir-se a ambos os tipos.
Raynaud primário
É o tipo mais comum de Raynaud e significa que a síndrome ocorre isoladamente, não estando associada a nenhum problema de saúde.
Geralmente, é a forma mais branda da doença e a condição tende a ser bastante controlável.
Fatores de risco
Os fatores de risco para a doença de Raynaud primária podem incluir:
Sexo, dado que a condição afeta mais mulheres do que homens;
Idade, uma vez que o Raynaud primário geralmente começa entre os 15 e os 30 anos;
Viver em climas frios;
Histórico familiar da doença.
Raynaud secundário
Este tipo de fenómeno de Raynaud é menos comum e, geralmente, os portadores da doença apresentam sintomas mais graves.
O Raynaud secundário ocorre quando outra condição de saúde faz com que os vasos sanguíneos reajam exageradamente, levando aos sintomas.
Fatores de risco
Frequentemente, os problemas de saúde associados ao fenómeno de Raynaud são doenças autoimunes ou do tecido conjuntivo, como Lúpus, esclerodermia, artrite reumatoide, distúrbios da tiroide e síndrome de Sjögren.
Os outros fatores de risco para o Raynaud secundário podem englobar:
Trabalhos que causem traumas recorrentes, como o uso de ferramentas que vibram;
Certas substâncias nocivas, como tabaco, medicamentos que afetam os vasos sanguíneos e exposição a determinados produtos químicos.

Sintomas e o que pode provocá-los
Os sintomas da síndrome de Raynaud podem incluir:
Dor;
Dedos das mãos ou dos pés frios;
Mudanças de cor na pele, que podem ficar brancas e depois azuladas.
Embora a síndrome de Raynaud seja mais comum nos dedos das mãos e dos pés, também pode afetar outras áreas do corpo, como nariz, lábios, orelhas e até os mamilos.
As temperaturas baixas parecem ser a causa mais provável de uma crise.
Exemplos incluem colocar as mãos em água fria, tirar algo do congelador ou simplesmente estar ao frio.
Para algumas pessoas, o stress emocional pode desencadear um episódio.
Durante uma crise, os vasos sanguíneos dos dedos das mãos e dos pés estreitam-se, limitando o fluxo sanguíneo, provocando má circulação.
À medida que o tempo passa, os vasos sanguíneos podem engrossar ligeiramente e limitar, ainda mais, o fluxo sanguíneo.
Quando a pele aquece e o fluxo sanguíneo melhora, as áreas afetadas podem mudar de cor novamente, pulsar ou inchar. Após o aquecimento, o regresso do fluxo sanguíneo para a área pode levar cerca de 15 minutos.
A síndrome de Raynaud pode ser perigosa?
Em casos muito graves, o fenómeno de Raynaud pode causar feridas nas pontas dos dedos, sendo que essas feridas podem evoluir para gangrena.
É raro, mas casos mais sérios da síndrome não tratados podem exigir a amputação do dedo ou remoção cirúrgica da zona afetada.

Que tratamentos existem para a síndrome de Raynaud?
Não existe cura para a síndrome de Raynaud. Porém, os sintomas podem ser controlados com tratamento adequado e medidas preventivas, nomeadamente:
Tratamento não farmacológico: deixar de fumar, limitar a exposição ao frio e manter a temperatura corporal, especialmente nas extremidades, com o uso de luvas;
Tratamento farmacológico: bloqueadores dos canais de cálcio (nifedipina), inibidores de PDE-5 e prostaglandinas (iloprost);
Tratamento cirúrgico: simpatectomia química ou cirúrgica e bloqueio simpático.
A cirurgia é uma alternativa para os casos em que os restantes tratamentos não funcionam e se o distúrbio se tornar progressivamente incapacitante para o portador.
No entanto, não está definido se os efeitos da simpatectomia persistem ao longo do tempo. Alguns estudos comprovam a sua eficácia no Raynaud primário, apesar de estes doentes necessitarem raramente de uma abordagem cirúrgica agressiva.
Já doentes com Raynaud secundário e úlceras graves podem notar algumas melhorias imediatas na circulação sanguínea após o procedimento.
Viver com síndrome de Raynaud
A síndrome de Raynaud exige diagnóstico precoce para diferenciar formas primárias benignas de secundárias potencialmente graves.
Com os avanços recentes da medicina, os portadores desta condição têm à sua disposição novas opções terapêuticas.
Além da melhoria da sua qualidade de vida, essas alternativas ajudam a atrasar a progressão da doença e a prevenir complicações graves, como a gangrena, a ulceração e a amputação digital.
As estratégias comportamentais e farmacológicas devem ser individualizadas, com monitorização regular da perfusão digital para prevenir complicações isquémicas.


